整合分子亚型预测可治愈结直肠癌肝脏寡转移
寡转移假说提示有一类转移比较局限,局部治疗可以治愈。部分结直肠癌患者切除肝脏寡转移灶后,可延长生存。美国Pitroda教授在Nat Commun杂志发表研究,该研究通过整合分子分析定义了3种结直肠癌肝转移亚型,该亚型对临床风险分层是一种补充,可区分结直肠癌肝转移为低、中、高风险,生存明显不同。这项研究为结直肠癌肝转移分型和治疗提供了新的依据,支持可治愈结直肠癌寡转移具有特征性的生物学基础。
研究背景
转移是癌症相关死亡的首要原因,多表现为广泛播散,因此流行观点认为转移总是处于广泛播散状态。寡转移假说提示有一类转移数量和受累器官均比较局限,可经手术或其它局部治疗治愈,与全身治疗结果很差的广泛转移形成鲜明对比。然而寡转移概念一直受到质疑,很大程度源于缺少分子数据对有限播散的转移进行鉴别。
虽然对原发肿瘤的分子亚型研究很多,但转移灶分子亚型及其与临床结果的相关性研究则很少。这项研究明确了结直肠癌(CRC)肝转移病灶具有不同的分子改变,对临床风险因素有补充作用,对肝转移手术后临床结果有预测作用,对临床选择局部治疗可治愈寡转移具有重要意义。
研究方法与结果
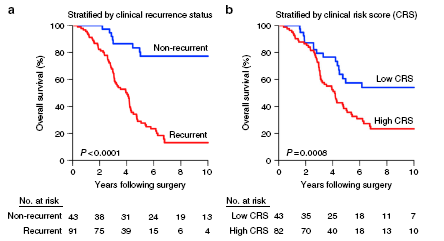
这是一项回顾性临床队列研究,患者均具有有限(1-5个转移灶累及一个或二个肝叶)、可切除新发CRC肝转移(CRCLM),统一接受手术治疗。共134例接受了有限CRCLM肝脏手术治疗,随访49个月,32%患者无复发,10年总生存(OS)77%,而复发患者10年OS仅13%(图1a)。根据临床风险评分(CRS),低CRS患者的10年OS明显优于高CRS患者,分别为62%和22%(图1b)。
图1 结直肠癌有限肝转移手术切除后的临床结果,a和b分别为是否复发及不同CRS下的总生存
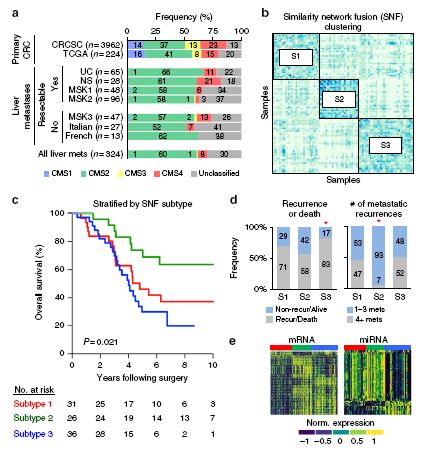
进一步对CRCLM进行共识分子亚型(CMS)分析,CMS2比例最高,CMS4次之,CMS1和CMS3所占比例很低,另有部分无法分类(图2a)。通过相似网络融合(SNF)方法对miRNA和mRNA分析,确定了亚型1、2和3三共个CRCLM亚型(图2b),各分型的临床结果存在变化(图2c),亚型2转移灶较少,转移性复发更少(图2d),每个亚型具有不同的miRNA和mRNA表达模式(图2e),亚型1与CMS2极为相似。
图2 CRCLM内源性分子亚型的鉴定。a CMS;b SNF分子分型;c 不同分子分型的总生存;d 不同分子分型的转移复发模式;e 不同分子分型mRNAs(左)和miRNAs (右) 表达不同
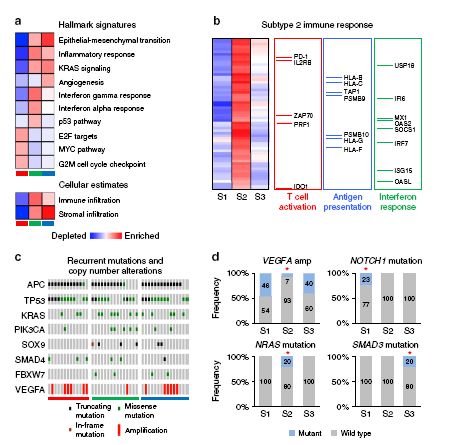
研究发现亚型3基质浸润、上皮-间充质转化(EMT)、胞外基质重塑、血管生成、炎症反应以及KRAS信号途径高表达(图3a);亚型2亦是EMT和KRAS信号途径高表达,不同的是免疫浸润丰富,富含干扰素信号及P53途径活化,过表达主动和先天免疫基因(图3b);亚型1基质与免疫浸润均较低,但E2F/MYC信号明显高表达,包括端粒酶过表达和DNA损害信号异常。
捕获基因组测序分析发现肝转移除富含CRC驱动基因APC、TP53、KRAS、PIK3CA、SOX9、SMAD4和FBXW7突变外,还具有VEGFA(图3c)、MYC和ERBB2扩增以及MAP2K缺失。肝转移的突变模式与原发肿瘤解剖位置有关,右侧与左侧结肠癌肝转移KRAS体突变活化分别为83%和24%,PIK3CA突变分别为50%和8%。CRCLM分子亚型特征如下:亚型3具有SMAD3突变,亚型1具有NOTCH1和PIK3C2B突变,亚型2则是NRAS、CDK12和EBF1突变,VEGFA扩增在亚型1和3中更多见(图3d),各亚型KRAS和BRAF无差别。总之CRCLM各亚型具有不同的基因异常。
图3 CRCLM分子分型的分子特征。a 各分子分型的特征变化; b 分子亚型2中过表达的免疫基因功能分类;c 各分子分型再现性结直肠癌突变和拷贝数改变;d 各分子分型特异性基因组改变频度
MSI分析显示虽然亚型2中突变负荷与MSI相关,但突变负荷与亚型2的免疫浸润无关。最近有数据显示特异性突变可预测细胞毒性免疫反应,如ARID2突变增加细胞毒活性。这项研究也发现体突变ARID2伴有明显增加的细胞毒免疫反应,而且亚型2中特征性突变CDK12、NRAS和EBF1也明显增加细胞毒免疫反应。
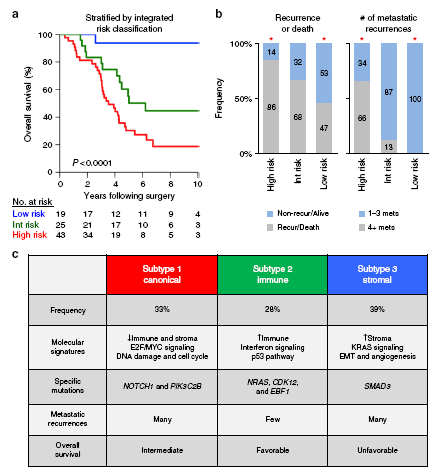
进一步验证分子亚型是否能改善CRS的预后作用。结果表明,分子亚型对CRS的预后作用有明显补充作用。整合分子亚型和CRS产生三组预后:低危,亚型1和2伴低CRS;中危,亚型2伴高CRS或亚型3伴低CRS;高危,亚型1和3伴高CRS(图4a),低危、中危和高危组10年OS分别为94%、45%和19%(图4a),远处无转移生存分别为59、35和13个月,有限数量转移复发分别为100%、87%和34%(图4b)。总之CRCLM分子亚型明显改善临床风险分层,可鉴定新发CRCLM肝脏手术后预后良好患者。
图4 根据分子亚型和临床风险分层的整合分型。a 有限新发CRCLM肝脏手术后,不同整合分型的总生存;b 不同整合分型的转移复发模式;c 结直肠癌肝转移整合分型
讨论
这项研究主要对原发CRC肝转移时的分子基础进行了探讨,结果证实CRCLM中存在原发CRC基因亚型表达、突变和拷贝变化,但这些分子改变对转移结果的预测作用有限。同时发现,对原发肿瘤生长具有重要作用的生物学特征不同于促进转移播散的生物学特征。
然而,mRNA和miRNA网络的整合转录分析明确了3种不同CRCLM分子亚型,可补充临床风险分层,可更好预测有限肝转移手术治疗后的长期生存结果。预测效力与CRCLM分子亚型相关,分子亚型与不同的基因组模式、转移复发和临床结果相关。根据CRCLM的分子亚型及各自的临床特征和分子特征,Pitroda教授等提出CRCLM的首个分型:亚型1为经典型,亚型2为免疫型,亚型3为基质型。
有限的可治愈转移概念并未被完全接受,部分源于缺少分子证据明确这一独特亚型。这项研究着重于新发肝转移,此类患者经肝手术治疗后30%可达治愈。既往已有研究探讨单个个体原发CRC、肝转移或后续转移的分子模式,这项研究主要是明确不同个体间转移的异质性,明确与临床结果相关的内源性分子改变。结果发现了既往未曾发现的转移灶分子亚型,支持结直肠癌肝转移具有不同的分子特征,可导致不同的临床结果。
亚型2相对惰性、免疫反应丰富,临床发生肝转移的数量有限,具有MSI非依赖性突变,可增加细胞毒免疫反应,生存获益最大。亚型3基质丰富,具有介导EMT和血管生成的特征性促转移途径,临床结果很差。亚型1与E2F/MYC、DNA损害相关信号途径和细胞周期信号途径相关,转移复发模式和临床结果变化较大(图4c)。采用分子亚型和临床风险评分(CRS)的进一步整合分型显示低危组患者的10年总生存高达95%,与寡转移表型最为符合。
根据上述结果推测,内源性肿瘤因素和外源性宿主因素决定了转移能力,惰性、免疫反应丰富的亚型2是免疫达平衡的一种模式。亚型1和3无免疫标志,可免疫逃避,不能进行免疫编辑,导致转移灶缺少主动免疫反应,对免疫检查点治疗的反应可能有重要影响。然而亚型1中DNA修复异常可能会诱导转移灶对DNA损坏药物高度敏感,如PARP抑制剂,亚型3血管丰富可能对贝伐单抗的治疗敏感性具有预测作用。
总之,这项研究为鉴别局部治疗潜在可治愈的转移性疾病带来希望,中低整合风险患者可考虑主要接受局部治疗,而高危整合风险患者则主要接受全身治疗±局部治疗。然而仍需要更多研究理解寡转移的分子特征,是否可用于结直肠癌之外的肿瘤转移分型。上述研究为未来研究提供了新模式,也促进转移性疾病治疗模式的转变。
https://www.ncbi.nlm.nih.gov/pubmed/?term=Integrated+molecular+subtyping+defines+a+curable+oligometastatic+state+in+colorectal+liver+metastasis
28个肿瘤相关临床试验招募患者
点击下方图片即可查看详情