【1720】【JAMA Oncology】脑洞大开:CT扫描肌肉和脂肪可预测非转移性乳腺癌患者生存
肿瘤患者过瘦或肥胖均可能增加死亡风险,但却有一种特殊情况,即BMI正常,但却是个瘦胖子(脂肪过多)或是胖瘦子(肌肉过少)。《JAMA Oncology》2018年4月5日在线发表一项研究,通过CT检测身体成分肌肉和脂肪与非转移性乳腺癌患者生存的相关性。
背景
身材胖瘦对肿瘤预后具有重要临床意义,测量身体成分可以区分脂肪组织的分布以及肌肉的数量和质量,可以帮助我们更好地理解身材胖瘦对癌症生存的影响。既往传统主要采用DEXA (双能量射线照相吸收法)扫描评估身体成分。近年来新研发出通过计算机断层摄影(CT)图像来评估身体成分的软件,这种软件研发成功使得在大规模人群中进行身体成分评估,并作为临床护理常规测量的一部分成为可能。
肥胖与乳腺癌生存率之间的关系已得到广泛研究,体重指数BMI是最常见的体重测量方法。来自临床试验、汇总分析和荟萃分析的数据一致表明,2级或3级肥胖( BMI>35 )与生存率较差相关,但研究表明超重或过瘦与预后存在混合关联。原因之一可能是BMI仅考虑到体重与身高,而不区分肌肉和脂肪组织,而不同身体成分与生存率存在不同关联。此外,低BMI可以掩盖过度肥胖,而高BMI可以掩盖低肌肉。
据我们所知,本项研究是第一次使用临床获得的CT扫描来研究非转移性乳腺癌患者身体成分测量的大规模调查。研究目标是研究身体成分测量与预后之间的关联,包括肌肉减少症,肥胖症,肌肉放射性密度和总死亡率。
方法
本项回顾性队列研究纳入2005年1月至2013年12月在Kaiser Permanente医疗集团(北加利福尼亚地区)以及哈佛大学Dana Farber癌症研究院(波士顿地区)于2000年1月至2012年12月诊断的18至80岁的所有女性患者,II期或III期浸润性乳腺癌患者,诊断时(n=3706)接受了腹部或盆腔CT扫描(包括正电子发射断层摄影-CT扫描)。由于CT扫描I期乳腺癌患者不是常规进行的,故本研究仅限于II期(n = 6724)和III期(n = 1768)乳腺癌患者,分别有29%和73%接受CT扫描。这项研究得到了KPNC和DFCI机构审查委员会的批准,免除知情同意,因为患者信息来自于病历。
在诊断后6个月内和化疗或放疗前(中位数[范围],1.2 [-5.9至5.9]个月)从CT扫描测量肌肉面积、肌肉放射密度和脂肪。两名受过统一培训的研究人员使用SliceOmatic软件5.0版(TomoVision)对第三腰椎(L3)的肌肉和脂肪组织横截面面积进行量化,以厘米平方厘米为单位,通过组织特异性单元区域(HU)范围来区分组分。
随访时间从CT检查日期开始,一直持续到死亡或2016年7月31日(KPNC队列),或者2016年10月30日(DFCI队列)。采用Kaplan-Meier生存曲线和log-rank检验评估肌肉减少症(是/否),SMD(是/否)和TAT(三分位数)的时间。通过多因素比例风险回归模型,根据不同的社会人口统计学指标(诊断时年龄、种族)、肿瘤特征(分期、分级、雌激素受体、HER2)、治疗方案(手术、化疗)、体重指数以及其他人体组成指标等影响因素,对上述相关性进行校正。主要结局衡量指标为总生存时间和全因死亡率。
结果
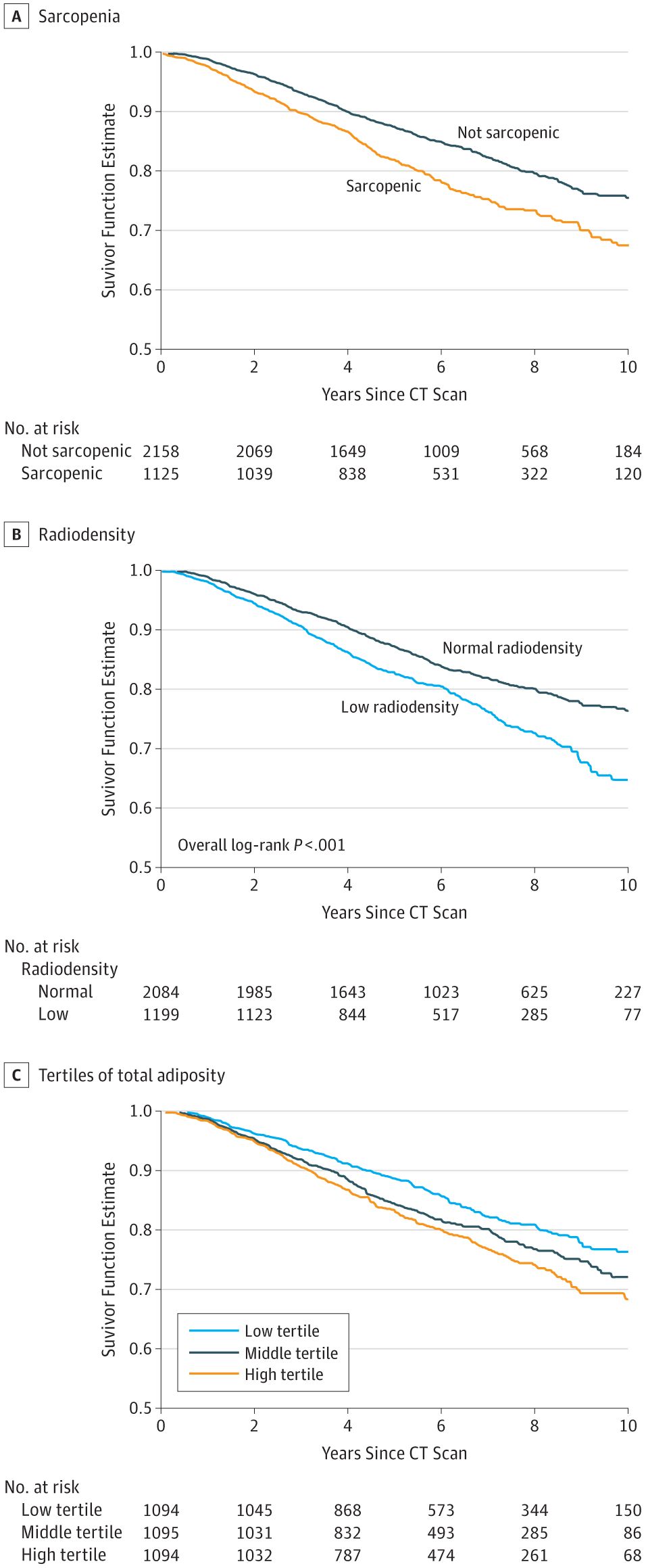
中位随访时间为6.0年,3241例患者中有619例死亡。 在诊断原发性乳腺癌时,1086例患者(34%)出现肌肉减少症,1193例(37%)患有低肌肉放射性密度。伴有肌肉减少症和低SMD(即肌肉质量)的患者年龄更大(分别为57.0岁对52.7岁,60.6岁对50.3岁),并且不太愿意接受化疗。伴有肌肉减少症(n = 1086)与无肌肉减少症(n = 2155)的女性更常见于白人(74.4%比67.8%)和亚洲人(15.3%比11.2%),黑人(3.1%比9.3%)和西班牙裔5.3%vs 10.5%)。Kaplan-Meier曲线显示,与没有肌肉减少症的人相比,患有肌肉减少症的患者(log-rank P <0.001)、低SMD(log-rank P <0.001)、中等或高总肥胖患者(log-rank P <0.001)总体生存更差。
图 1 Kaplan-Meier生存曲线图(A图肌肉减少症;B图低肌肉放射密度;C图不同类型总脂肪量)
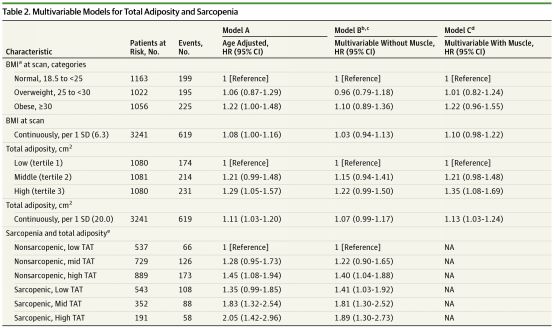
通过多因素比例风险回归模型,校正其他影响因素后,对于非转移性乳腺癌患者:伴有肌肉体积减少与不伴肌肉体积减少的患者相比,总死亡风险增加41%(HR:1.41,95%CI:1.18~1.69);脂肪组织最高三分之一与最低三分之一的患者相比,总死亡风险增加35%(HR:1.35,95% CI:1.08~1.69);肌肉体积减少且总脂肪组织增加患者的死亡率最高,总死亡风险增加89%(HR:1.89,95% CI:1.30~2.73);肌肉密度、体重指数与总死亡率无统计学独立显著相关性。在年龄,BMI,癌症分期或ER状态定义亚组中肌肉减少症或低SMD与生存率的关联是类似的。
表 1 总脂肪量和肌肉减少症的多因素分析模型
结论与评论
超过三分之一的新诊断非转移性乳腺癌患者有肌肉减少症,但目前尚未受到足够重视。在非转移性乳腺癌患者中,通过CT扫描测量肌肉减少症和肥胖症,提供了优于传统BMI的重要预后信息,并且将有助于确定高危人群并指导干预措施优化生存结局。
肌肉减少症和肥胖症都是乳腺癌患者可改变的危险因素。除了减肥外,还应该考虑锻炼以改善肌肉质量,如抗阻训练或补充蛋白质。在精准医学时代,肌肉和肥胖的直接测量将有助于指导治疗计划和干预措施,以优化乳腺癌患者生存结果。
Association of Muscle and Adiposity Measured by Computed Tomography With Survival in Patients With Nonmetastatic Breast Cancer. JAMA Oncol. 2018 Apr 5. doi: 10.1001/jamaoncol.2018.0137.
28个肿瘤相关临床试验招募患者
点击下方图片即可查看详情