【盘点】FDA批准的用于实体瘤治疗的单抗类药物
本文转载自“药智网”
全球范围内癌症已成为导致人类死亡的最主要病因,并且随着人口的增长及老龄化的出现,发病率日益升高。在所有的治疗措施中,标准治疗方案主要为手术、化疗及放疗。尽管化疗方案效果显著,但该措施缺乏对于肿瘤细胞的选择性,因而容易导致对机体的系统性毒性,以及抗药性的产生。随着人类对于肿瘤细胞分子机理的深入了解,靶向治疗应运而生。绝大多数靶向治疗为容易进入肿瘤细胞的小分子化合物类药物以及特异性结合在靶标蛋白表面的单克隆抗体类药物。
基于单克隆抗体药物的靶向治疗是一种肿瘤的免疫治疗策略,从原理上统计可以分为几大不同目标,如阻断癌变信号通路而影响细胞的增殖及凋亡、阻断新生血管的生成、调节机体对于肿瘤细胞的免疫反应、对破骨细胞功能的调节,或者利用抗体技术输送细胞毒性药物以达到准确杀灭肿瘤细胞的功效等。自第一款单克隆抗体药物Rituximab被美国FDA批准上市以来,大量的鼠源、人源及嵌合型单克隆抗体药物获批用于肿瘤的治疗,其中一些为单独治疗方案或同标准化疗方案联用,还有一些方案则处于不同的临床研究阶段。本文即对FDA批准的用于实体瘤治疗的单克隆抗体类药物做一简要盘点。
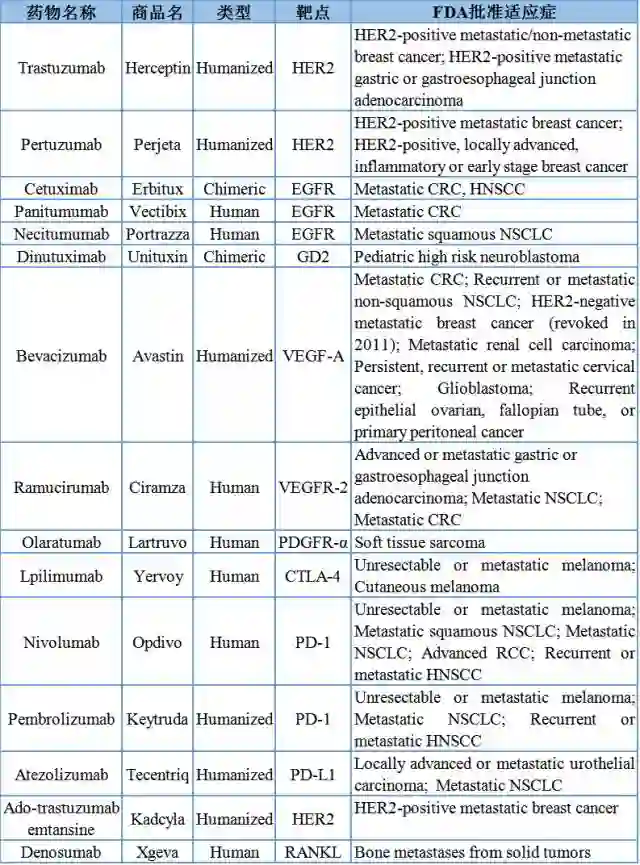
表1. FDA批准的用于实体瘤治疗的单克隆抗体类药物。
1阻断癌变通路药物
癌变过程通常起始于一些异常的基因突变,并由此导致对于致癌基因的激活,或者抑癌基因的失活。在此过程中,众多参与细胞增殖的细胞生长因子或酶分子会发生过表达。这些处于不同癌变信号通路的分子通常称之为肿瘤相关抗原,是控制肿瘤细胞增殖的最佳靶标。
靶向EGFR的单抗类药物:
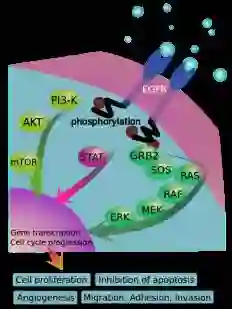
EGFR signaling cascades
EGFR(Epidermal Growth Factor Receptor)是表皮生长因子(EGF)细胞增殖和信号传导的受体。EGFR属于ErbB受体家族的一种,该家族包括EGFR (ErbB-1),HER2/c-neu (ErbB-2),Her 3(ErbB-3) 和Her 4(ErbB-4)。EGFR也被称作HER1、ErbB1,突变或过表达一般会引发肿瘤。EGFR是一种糖蛋白,属于酪氨酸激酶型受体,细胞膜贯通,分子量170KDa。EGFR位于细胞膜表面,靠与配体结合来激活,包括EGF和TGFα(transforming growth factor α)。
研究表明在许多实体肿瘤中存在EGFR的高表达或异常表达。EGFR与肿瘤细胞的增殖、血管生成、肿瘤侵袭、转移及细胞凋亡的抑制有关,其可能机制有:EGFR的高表达引起下游信号传导的增强;突变型EGFR受体或配体表达的增加导致EGFR的持续活化;自分泌环的作用增强;受体下调机制的破坏;异常信号传导通路的激活等。EGFR的过表达在恶性肿瘤的演进中起重要作用,胶质细胞、肾癌、肺癌、前列腺癌、胰腺癌、乳腺癌等组织中都有EGFR的过表达。

Cetuximab (Erbitux®):由礼来子公司ImClone研发,于2004年2月12日获得美国FDA批准上市,2011年1月25日获得中国CFDA批准上市,商品名为Erbitux。西妥昔单抗是一种人/鼠嵌合型单克隆抗体,能特异性结合正常细胞和肿瘤细胞上的表皮生长因子受体,并竞争性抑制EGF及其他配体与该受体的结合。该药物的获批适应症为结直肠癌及头颈癌。Erbitux是一种静脉滴注用溶液,每瓶含100mg/50 ml或200mg/100 ml西妥昔单抗,推荐剂量为首次静脉输注400mg/m2 (不少于2小时),此后每次250mg/m2(不少于1小时),每周一次。

Panitumumab (Vectibix®):Amgen研发,于2006年9月27日获得美国FDDA批准,商品名为Vectibix。Panitumumab是一种全人源IgG2k型单克隆抗体,能与正常细胞和肿瘤细胞上的EGFR特异性结合,从而竞争性抑制EGFR与其配体的结合。该药物用于治疗野生型KRAS转移性结直肠癌。Vectibix是一种静脉滴注用溶液,每瓶含100mg/5 ml、200mg/10ml、400mg/20ml Panitumumab。推荐剂量为每次6mg/kg,静脉滴注60分钟(≤1000mg)或90分钟(>1000mg),每14天一次。
Necitumumab (Portrazza™):礼来研发,于2015年11月24日获得美国FDA批准,2016年2月15日获得欧洲EMA批准上市,商品名为Portrazza。Necitumumab是一种EGFR拮抗剂,能够结合EGFR并阻断其与EGFR配体的结合。该药物获批适应症为转移性鳞状细胞非小细胞肺癌,需要与Gemcitabine和Cisplatin联合用药。Portrazza是一种静脉滴注液,每瓶含800mg/50 ml Necitumumab。推荐剂量为每次800mg,静脉滴注60分钟以上,于每个疗程(3周)的第1和8日给药。
靶向HER2的单抗类药物:
人表皮生长因子受体 2(HER2)是具有酪氨酸激酶活性的表皮生长因子受体家族的一个成员。受体的聚合作用会导致受体酪氨酸残基的磷酸化,并启动多种信号通路导致细胞增殖和肿瘤发生。作为预后和预测生物标志物,大约15-30%的乳腺癌和10-30%的胃/食管癌会发生HER2基因扩增或过表达。HER2的过度表达也可见于其他肿瘤如卵巢、子宫内膜、膀胱、肺、结肠和头颈部。近年来,针对HER2靶点设计的药物一直是研究的热点。

Trastuzumab (Herceptin®):曲妥珠单抗由基因泰克研发,于1998年9月25日获得美国FDAD批准,2002年9月5日获得中国CFDA批准上市,商品名为Herceptin。曲妥珠单抗是一种可结合于HER2受体的胞外段单克隆抗体域IV的人源化IgG1k型单克隆抗体类药物。已经阐明的曲妥珠单抗的活性机制包括:(1)抑制HER2脱落,(2)PI3K-AKT通路受抑制,(3)细胞信号衰减,(4)抗体依赖性细胞毒性,和(5)肿瘤血管生成受到抑制作用。该药物用于治疗HER2过表达的乳腺癌患者、HER2过表达的转移性胃癌或食管胃交界腺癌。Herceptin是一种静脉滴注用冻干粉,每瓶含60mg、150mg或440mg曲妥珠单抗。推荐剂量为首次用药4mg/kg,之后每周2mg/kg;或者首次用药8mg/kg,之后每3周6mg/kg,持续用药52周。

Pertuzumab (Perjeta®):由基因泰克研发,于2012年6月8日获得美国FDA批准,商品名为Perjeta。帕妥珠单抗是一种单克隆抗体,可通过阻断 HER2 受体的二聚化,阻断细胞周期并诱导细胞凋亡。帕妥珠单抗与配体的结合位点与曲妥珠单抗不同。帕妥珠单抗被批准与曲妥珠单抗和多西他赛等联合用于未经激素治疗或化疗等既往治疗的 HER2阳性转移性乳腺癌患者。从研究结果来看,接受帕妥珠单抗加曲妥珠单抗联合多西他赛治疗的无进展生存期平均可延长 6.1 个月,而心脏毒副作用无增加或仅有最小程度的增加。帕妥珠单抗还被批准联合曲妥珠单抗用于在 HER2 阳性、局部晚期、炎症或早期乳腺癌的新辅助治疗。Perjeta是一种静脉滴注用溶液,每瓶含420mg/14 ml pertuzumab,推荐剂量为840mg,静脉滴注60分钟以上,随后420mg,静脉滴注30-60分钟,每三周一次。
靶向双唾液酸神经节苷脂GD2的单抗类药物:
肿瘤相关的神经节苷脂已成为单抗类抗肿瘤药物的重要靶点,通常为隶属于糖鞘脂家族的糖基化脂类分子。这其中,GD2过表达于成神经细胞瘤的细胞表面,而在神经元、皮肤黑色素细胞和外周感觉神经纤维则未有此现象。GD2可以诱导FAK及Lyn蛋白激酶的磷酸化,从而增加细胞的迁移性、侵袭性及运动能力,并且该分子同成神经细胞瘤的恶性程度相关。除此之外,GD2在黑色素瘤、小细胞肺癌和骨与软组织肉瘤也存在表达。

Dinutuximab (Unituxin™):最初由国立癌症研究所和默克雪兰诺联合研发,于2015年3月10日获得美国FDA批准,2015年8月14日获得欧洲EMA批准上市,商品名定为Unituxin。Dinutuximab是一种靶向于双唾液酸神经节苷脂GD2的嵌合IgG1k型单克隆抗体,能与成神经细胞瘤上的GD2结合,通过抗体依赖的细胞毒作用ADCC和补体依赖的细胞毒作用CDC杀伤肿瘤细胞。该药物获批适应症为儿童高风险成神经细胞瘤。Unituxin是一种静脉滴注用溶液,每瓶含量为17.5mg/5 ml dinutuximab。推荐剂量为每日17.5mg/m2,静脉滴注10-20小时,连续4日,共5个周期。
靶向PDGFR-α的单抗类药物:
血小板衍生生长因子受体(PDGFR,Platelet-derived growth factor receptor) 是PDGFR信号转导途径中的重要成员,为一种单链跨膜糖蛋白,属于III型酪氨酸蛋白激酶家族,分布于人体组织,如平滑肌细胞SMC、成纤维细胞、内皮细胞、神经胶质细胞核软骨细胞等。PDGFR包括PDGFRα和PDGFRβ两种,在促进肿瘤细胞的增值、侵袭及新生血管形成等方面起重要作用。PDGFR与配体结合后发生受体各亚单位二聚化,酪氨酸激酶区活化和自身磷酸化反应,引起不同信号转导通路级联反应的发生,在细胞有丝分裂、细胞骨架重排、趋药性选择等与生长增殖密切有关的事件中起到重要作用。PDGFR与其配体结合可直接提高细胞间粘附分子的降解,促进肿瘤的侵袭与转移。
Olaratumab (Lartruvo):礼来研发,于2016年10月19日获得美国FDA批准,商品名为Lartruvo。Olaratumab是一种全人源的IgG1k型单克隆抗体,能结合血小板衍生生长因子PDGFRα,从而阻断其信号的传递。该药物批准适应症为软组织肉瘤STS成年患者的治疗。Lartruvo是一种静脉滴注液,每瓶含500mg/50 mlolaratumab,推荐剂量为每次15mg/kg,于每周期(21天)的第2和8日进行滴注,每次60分钟以上,直至疾病进展或出现强烈毒副作用;前8个周期应配合多柔比星联合治疗。
2阻断新生血管生成类药物
血管生成作为一种可控的过程发生于发育及血管重构过程中,并且会对于一些促凋亡及抑凋亡因子做出相应的反应。然而,在某些诸如肿瘤的病理过程中,肿瘤细胞会诱导其周围新生血管的生成,从而会导致肿瘤组织的快速生长及迁移,该类患者往往预后较差。考虑到新生血管生成对于肿瘤组织生长及转移的重要性,控制该过程的发生已成为抗肿瘤治疗策略中非常重要的一个领域。
靶向VEGF/VEGFR的单抗类药物:
Bevacizumab (Avastin®):基因泰克研发,于2004年2月26日获得美国FDA批准,2010年2月26日获得中国CFDA批准上市,商品名为Avastin。贝伐珠单抗是一种人源化IgG1型单克隆抗体,能与血管内皮生长因子VEGF特异性结合,从而阻断VEGF与其在内皮细胞表面的受体Flt-1和KDR的结合,达到抑制肿瘤血管生成的效果。该药物获批适应症为转移性结直肠癌、非鳞状非小细胞肺癌、宫颈癌、卵巢癌、转移性乳腺癌和恶性胶质瘤。Avastin为静脉滴注用溶液,每瓶寒100mg/4 ml或400mg/16 ml贝伐珠单抗。

Ramucirumab (Cyramza®):该药物的开发基于Dyax的抗体噬菌体展示文库,于2014年4月21日获得美国FDA批准上市,商品名为Cyramza。Ramucirumab是一种全人源IgG1单克隆抗体,靶向于血管内皮生长因子受体VEGFR2,可通过抑制配体刺激的VEGFR2活化,阻止血管内皮细胞的增殖和迁移。该药物获批适应症为晚期胃癌或胃食管结合部位腺癌、转移性非小细胞肺癌和EGFR或ALK基因突变的肿瘤。Cyramza是一种静脉滴注用溶液,每瓶含100mg/10ml 或500mg/50ml ramucirumab。胃癌的推荐剂量为每次8mg/kg,每两周一次;非小细胞肺癌的推荐剂量为每个疗程(21天)的第一天静脉滴注10mg/kg。
3免疫反应调节类药物
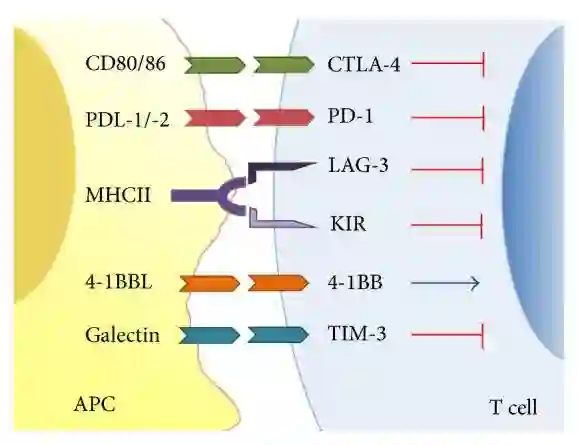
肿瘤免疫治疗种类众多,但本质上绝大多数都是通过T细胞发挥抗肿瘤作用,从传统细胞因子、多肽类药物到最新的免疫检查点抑制剂与CAR-T细胞治疗均是间接或者直接激活人体T细胞来清除肿瘤细胞。在有效的抗肿瘤免疫过程中,T细胞作为核心的执行者,首先被T细胞受体(T cell receptor,TCR)介导的抗原识别信号激活,同时众多的共刺激信号和共抑制信号精细调节T细胞反应的强度和质量,这些抑制信号即为免疫检查点。在生理情况下,共刺激分子与免疫检查点分子保持平衡,从而最大程度减少对于周围正常组织的损伤,维持对自身组织的耐受、避免自身免疫反应。而肿瘤细胞可以通过此机制,异常上调共抑制分子及其相关配体,抑制T细胞激活,从而逃避免疫杀伤。针对免疫检查点的阻断是增强T 细胞激活的有效策略之一,也是近些年抗肿瘤药物开发最热门靶点。目前临床研究最为透彻的免疫检查点分子有:细胞毒性T淋巴细胞相关抗原(CTLA-4)、PD-1及PD-L1,除此之外还有BTLA、VISTA、TIM3、LAG3 等位点。
靶向CTLA-4的单抗类药物:
Ipilimumab (Yervoy®):百时美施贵宝研发,于2011年3月25日获得美国FDA批准上市,商品名为Yervoy。Ipilimumab是一种全人源IgG1k型单克隆抗体,能够结合人细胞毒性T淋巴细胞相关抗原CTLA-4,阻止其与配体CD80和CD86的结合,而阻断CTLA-4可以增加T细胞的活性和增殖能力。该药物的获批适应症为不可切除的或转移性黑色素瘤。Yervoy是一种静脉滴注用溶液,每瓶含50mg/10ml或200mg/40ml Ipilimumab。推荐剂量为每次3mg/kg,静脉滴注90分钟以上,每三周一次,共4次。
靶向PD-1的单抗类药物:
Nivolumab (Opdivo®):由小野制药和百时美施贵宝联合研发,于2014年12月22日获得美国FDA批准上市,商品名为Opdivo。Nivolumab是一种全人源单克隆抗体,作为程序性死亡受体PD-1阻断剂,能够结合PD-1并解除PD-1通路对T细胞的抑制作用。该药物的批准适应症为不可切除的或转移性黑色素瘤、晚期或转移性肾细胞癌、转移性鳞状细胞非小细胞肺癌、经典型霍奇金淋巴瘤、晚期或转移性尿路上皮癌、处于铂类化疗期间或化疗之后的晚期转移性非小细胞肺癌和铂类化疗期间或化疗后疾病进展患者头颈部复发或转移性鳞状细胞癌。Opdivo是一种静脉滴注用溶液,每瓶含20mg/2ml、40mg/4ml或100mg/10ml Nivolumab。推荐剂量为3mg/kg(经典霍奇金淋巴瘤)或240mg(黑色素瘤、非小细胞肺癌和肾细胞癌),两周一次。

Pembrolizumab (Keytruda®):由默沙东研发,于2014年9月4日获得美国FDA批准,2015年7月17日获得欧洲EMA批准,2016年8月28日获得日本PMDA批准上市,商品名为Keytruda。Pembrolizumab是一种人源化单克隆抗体,作为程序性死亡受体PD-1阻断剂,能够结合PD-1并解除PD-1对T细胞的抑制作用。该药物的获批适应症为晚期、不可切除的或转移性黑色素瘤、非小细胞肺癌和头颈癌。Keytruda用于静脉滴注,每瓶含50mg冻干粉,20mg/0.8ml溶液或100mg/4ml溶液,推荐剂量为每次2mg/kg,静脉滴注30分钟以上,每三周一次。
Atezolizumab (Tecentriq™):基因泰克研发,于2016年5月18日获得美国FDA批准上市,商品名为Tecentriq。Atezolizumab是一种Fc区改造的人源化单克隆抗体,作为程序性细胞死亡配体PD-L1阻断剂,能与肿瘤细胞或肿瘤浸润性免疫细胞上的PD-L1受体结合,并阻断其与T细胞及抗原递呈细胞中PD-1和B7.1受体的相互作用,从而解除PD-L1/PD1介导的免疫抑制。该药获批用于局部晚期或转移性尿路上皮癌的治疗,适用人群为在铂类化疗期间或化疗后病情恶化,或接受铂类化疗联合新辅助或辅助外科治疗12个月内病情进展的患者。此外,Atezolizumab也批准用于铂类化疗后疾病进展以及接受EGFR或ALK靶向药物治疗后疾病进展的转移性非小细胞肺癌患者。Tecentriq是一种静脉滴注液,每瓶20ml含1200mg atezolizumab,推荐剂量为每次1200mg,静脉滴注一小时以上,每三周一次。
4破骨细胞功能调节类药物
以乳腺癌或前列腺癌为代表的实体瘤,或以多发性骨髓瘤为代表的血液系统疾病常常会迁移至骨组织。肿瘤细胞与骨基质之间的相互作用,促使破骨细胞活化并导致骨破坏现象的发生。当破骨细胞再吸收骨组织时,他们释放生长因子储存在骨基质中,从而激活肿瘤细胞的增殖,形成恶性循环。破骨细胞的成熟及激活由RANKL分子同其在细胞表面受体RANK的结合所介导。对于一些晚期癌症患者而言,采用单克隆抗体类药物靶向破骨细胞的激活来阻断这种恶性循环,可能是一个很有希望的活性靶点。
Denosumab (Xgeva®, Prolia®):安进原研,于2010年6月1日货的美国FDA批准上市,商品名分别为Xgeva及Prolia。Denosumab是一种全人源的IgG2型单克隆抗体,能够结合RANK配体,后者是一种在破骨细胞的形成、功能和存活过程中所必须的可溶性或跨膜蛋白。该药物获批的适应症为骨转移性实体瘤患者的骨相关事件、巨骨细胞瘤、恶性肿瘤患者高血钙、具有高度骨折风险的骨质疏松。Prolia为皮下注射用溶液,每瓶含60mg/ml denosumab,推荐剂量为每次60mg,每六个月一次。Xgeva也是皮下注射用溶液,每瓶含120mg/1.7ml denosumab,推荐剂量为每次120mg,每四周一次。
5抗体偶联药物
抗体偶联药物是指将具有高度靶向性的单克隆抗体,通过特定的一段连接片段,实现同具有细胞毒性抗肿瘤药物的偶联,从而将抗体的高度选择性与药物的抗肿瘤活性合二为一。2000年,第一个ADCs药物Mylotarg经FDA批准上市用于治疗急性髓系白血病,标志着ADC技术逐步进入大发展阶段。抗体偶联药物实现了两大类治疗药物的优势互补,在具有高度靶点选择性的同时,扩大了药物的治疗窗口范围。

Ado-trastuzumab emtansine (Kadcyla®):Ado-Trastuzumab Emtansine是一种由单克隆抗体曲妥珠单抗与细胞毒性药物组成的抗体药物偶联体。大多数HER2阳性转移性乳腺癌患者最终发展为耐药性。Ado-Trastuzumab Emtansine可使曲妥珠单抗和细胞毒药物 DM1 靶向作用于HER2过表达细胞,从而克服耐药机制。Ado-trastuzumab作为单药被批准用于经曲妥珠单抗和紫杉醇药物分别或联合既往治疗的 HER2 阳性、转移性乳腺癌患者。该项批准是基于EMILIA试验的结果,后者对 ado-trastuzumab 与拉帕替尼加卡培他滨进行了比较。研究显示ado-trastuzumab较拉帕替尼加卡培他滨可显著延长无进展生存期和总生存期,且毒性作用较小。ado-trastuzumab推荐剂量为3.6 mg/kg IV输注 Q3周,直到疾病进展或出现不可接受的毒性。最常见的不良反应包括疲劳、恶心、肌肉骨骼疼痛、头痛、血小板减少症、转氨酶、便秘和周围神经病变。严重的不良反应包括肝衰竭、肝性脑病、结节性再生性增生、心功能不全和肺间质疾病。
6前景与展望
自1997年第一种药物获批以来,单克隆抗体药物在肿瘤治疗领域取得了长足的进步,大量单抗药物被用于实体瘤的一线及二线标准治疗方案。近些年分子生物学及蛋白质工程的发展也使得嵌合性、人源化乃至全人源的单克隆抗体成为治疗癌症的新手段,特别是嵌合型抗体可以将高细胞毒性的抗肿瘤药物直接输送至肿瘤所在的微环境中。单抗类药物具有高亲和力、高特异性的特征,因而对于恶性肿瘤的治疗具有高度靶向性。随着单抗药物实现部分或全部人源化,已经很大程度解决了抗体本身的抗原性问题以及不能有效活化体内免疫效应细胞的问题。
尽管单克隆抗体类药物在临床应用中取得了某些常规治疗手段难以企及的疗效,但并不代表这一领域毫无缺陷。目前用于临床的抗体类药物,实现全人源化的相对较少,这不仅存在过敏风险,长期应用还会出现人抗鼠抗体影响疗效;另外单抗所靶向的抗原分子不同程度的表达与正常组织和细胞中,治疗过程中很可能会发生交叉反应;而单抗药物在阻断肿瘤细胞信号通路的同时,也可能会阻断细胞正常的生理信号传递,从而导致副作用的产生。另外一些值得关注的问题包括静脉给药方式、治疗过程中出现的耐药性问题等等。
随着药物研发水平及新技术的加入,对抗体进行某些修饰使之更加高效低毒成为可能,如通过DNA重组技术制备的小分子抗体,在保留与抗原特异性高亲和力结合的同时,成功解决了自身的抗原性问题,展示了良好的临床应用前景;单克隆抗体与细胞毒性药物偶联后,既能与靶分子特异性结合引起免疫攻击,又能直接杀伤肿瘤细胞,这类耦合抗体已经成功用于淋巴瘤的治疗。另外,将现有抗体实现完全人源化,寻找新的靶点,制备临床疗效更高的抗体是单克隆抗体类药物未来的发展方向。可以预见,在实体瘤治疗领域,单抗类药物将扮演愈发重要的角色。
缩略词表:
ADC:Antibody-drug conjugates
ADCC:Antibody-dependent cellular cytotoxicity
ALCL:Anaplastic large cell lymphoma
ALL:Acute lymphoblastic leukemia
ASCT:Autologous stem cell transplant
CD:Cytotoxic drugs
CDC:Complement-dependent cytotoxicity
DC:Dendritic cells
EGFR:Epidermal growth factor receptor
EMA:European Medicines Agency
FDA:Food and Drug Administration
HL:Hodgkin lymphoma
mAbs:Monoclonal antibodies
mCRC:Metastatic colorectal cancer
NK:Natural killer cells
NSCLC:Non-small cell lung cancer
sALCL:ystemic anaplastic large cell lymphoma
scFV:Single chain variable fragment
TAA:Tumor associated antigens
End