乳腺癌患者要当心了!肥胖会导致乳腺癌用药的耐药性!
点击上方“转化医学网”订阅我们!
干货 | 靠谱 | 实用
导 读
抗血管内皮生长因子(VEGF)治疗未能改善乳腺癌患者(BC)的生存率。抗VEGF治疗的潜在抗性机制包括上调可选的血管生成和促炎因子。肥胖与低氧脂肪组织相关,导致一些上述因素的产生增加。研究人员的数据表明肥胖通过产生炎症和血管生成因子促进了BC对抗VEGF治疗的抗性。
肥胖可能可以解释血管生成抑制剂在治疗乳腺癌方面的无效性。由马萨诸塞州总医院(MGH)研究人员领导的一个研究小组首次发现,肥胖和肥胖相关的分子因素似乎在乳腺癌患者和两种小鼠模型中诱导了对抗血管生成治疗的抗性。他们在“Science Translational Medicine ”中的报告还详细介绍了与这种耐药相关的特定肥胖相关因素,并概述了可能会克服它的潜在治疗策略。
“总体而言,我们的临床和临床前研究结果表明,根据癌症亚型的不同,肥胖会通过产生几种炎症和促血管生成因子,促进乳腺癌抗血管内皮生长因子治疗的耐药性,”Joao Incio博士该报告的主要作者, “针对这些阻力因素可能会在乳腺癌治疗中重新使用抗血管生成疗法。”
虽然FDA批准抗血管内皮生长因子(VEGF)药物贝伐单抗用于治疗转移性乳腺癌,但在随后的几项研究中因缺乏长期存活益处导致该药物被撤消批准。有几项研究将肥胖与结肠癌患者的生存率降低联系起来,尤其是接受抗血管生成治疗的患者,但其在其他癌症中的作用尚不确定。
近70%的乳腺癌患者在诊断时超重或肥胖,已知乳腺肿瘤含有相当大比例的脂肪(脂肪)组织。除了VEGF之外,肥胖还与炎症和血管生成因子的水平增加有关,其可以促成抗VEGF抗性。目前的研究旨在通过增加这些因子的产生来研究肥胖促进抗乳腺癌抗VEGF治疗的假设。
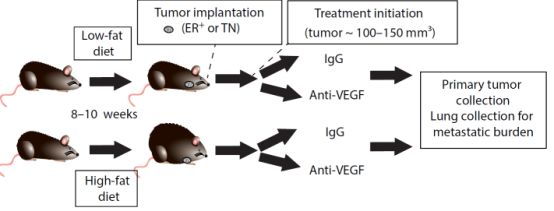
肥胖与抗VEGF乳腺癌小鼠模型
研究小组首先分析了来自用贝伐单抗治疗的99位乳腺癌患者的临床试验数据,首先单独使用化疗,结果显示抗VEGF治疗仅使一小部分患者受益。研究人员发现,身体质量指数(BMI)测量结果为25或更高的受试者与诊断BMI小于25的患者相比,诊断时肿瘤平均增加了33%。此外,患者的肿瘤样本体内脂肪含量较高时血管供应减少,可能干扰对化疗的反应。
在两种乳腺癌小鼠模型中进行的几项实验(雌激素受体(ER)阳性癌症和三阴性癌症之一)支持了这些临床研究结果的影响。
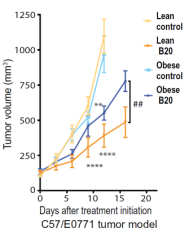
来自肥胖小鼠的肿瘤的微环境(具有许多脂肪细胞和降低的氧水平)与降低对抗VEGF药物的反应相关。
在ER阳性模型中,肥胖动物肿瘤内的脂肪细胞和某些免疫细胞过度表达几种炎症和血管生成分子,包括IL-6。阻断那些小鼠中的IL-6增加了对抗VEGF治疗的反应,与对瘦动物所见的反应相反。
在三重阴性模型中,肥胖动物的FGF-2水平升高但不是IL-6,并且FGF-2的抑制使治疗反应增加至瘦动物中所见的水平。
在这两种模型中,任何一种分子的阻断都不能改善瘦动物的治疗反应。
Incio说:“这是第一项研究提出体重指数等标记物可以帮助个体化抗VEGF治疗,阻断超重或肥胖癌症患者的IL-6或FGF-2等分子。 确定和验证治疗反应的预测性生物标志物,并获得将患者分类为目前可用的抗血管生成疗法中哪一种疗法最有益的能力仍然是肿瘤学的主要优先事项。”他还指出,他们关于IL-6和FGF-2阻断剂对肥胖相关抗VEGF抗性的影响的结果可能很快就会临床测试,因为这些途径的几种抑制剂是可用的。他们用来抑制FGF-2的药物之一是二甲双胍,,也可以抑制某些癌症的生长。
肥胖组与对照组对比结果
共同资深作者,Steele实验室副主任Dai Fukumura医学博士说:“虽然脂肪组织来源的全身脂肪因子 - 信号分子的作用已经在多种肥胖相关疾病中得到研究,它们在癌症中的作用受到限制我们的研究首次证实了脂肪因子IL-6和FGF-2在乳腺癌患者和临床相关动物模型中的作用,并且这些脂肪因子源自肿瘤内的脂肪细胞。我们发现不同的因子在乳腺癌的不同亚群中介导抗VEGF抗性,需要研究癌相关脂肪细胞与肿瘤微环境之间的串扰,以开发新的策略来克服由肥胖引起的乳腺癌恶化”。
参考文献
Joao Incio, Jennifer A. Ligibel, Daniel T. McManus, Priya Suboj,Keehoon Jung. Obesity promotes resistance to anti-VEGF therapy in breast cancer by up-regulating IL-6 and potentially FGF-2